Je nemožné popsat slovy úzkost a zmatek, pokud jste museli čelit tak hrozivé diagnóze, jako je vrozená vývojová vada u dítěte. Jednou z nejčastějších dětských srdečních patologií je defekt komorového septa (VSD). Prozkoumejme příznaky a znaky, které nám umožňují tušit, promluvme si o metodách diagnostiky a léčby a pokusme se objasnit, zda je možné tuto vadu odhalit u dítěte in utero – ve fázi těhotenství.
Co to je
Normálně jsou srdeční komory v době narození dítěte odděleny svalovou bariérou. Ta tvoří nejen třetinu jejich celkové plochy, ale také se aktivně podílí na každém stahu a uvolnění srdce. Orgány plodu dostávají pouze smíšenou krev. Obě komory novorozence jsou „pracovně zaneprázdněny“ přibližně stejně, což vysvětluje absenci rozdílu v tloušťce jejich svalových stěn.
Patogeneze poruch krevního oběhu u VSD
Interventrikulární přepážka vzniká ze tří různých struktur, její tvorba je dokončena do 4-5 týdne těhotenství. Pokud nedojde k fúzi, zůstane mezi komorami otvor (defekt). Může být jedinou anomálií ve vývoji srdce (izolovaná vada) nebo může být kombinována s jinými vrozenými změnami v anatomii, být součástí struktury kombinované vady. Dnes mluvíme pouze o první možnosti.
V prvních hodinách života vašeho dítěte, poté, co se dítě nadechlo, se změní celý jeho krevní systém. Zahrnutí velkých a malých kruhů krevního oběhu „nutí“ srdce dítěte restrukturalizovat svou práci:
- Tlak v levé komoře výrazně stoupá.
- S VSD vstupuje část krve nejen do aorty, ale také do pravé komory, což pro ni vytváří další zátěž. Odborně se tomuto procesu říká výsyp krve zleva doprava (z levé strany srdce doprava).
- Pravá komora je „nucena“ intenzivněji fungovat, aby pumpovala „přebytečnou“ krev.
Změny hemodynamiky přímo závisí na velikosti a lokalizaci defektu. Malá dírka se může u dítěte do 4-5 let zavřít sama (spontánně). To se obvykle děje v 65-75% případů. Při rozsáhlých defektech trpí nejen pravá komora. Zvyšuje se tlak v plicním oběhu, vzniká plicní hypertenze.
Tělo dítěte se pokusí kompenzovat zátěž:
- Hmotnost komor se zvyšuje.
- Stěny velkých a malých tepen ztlušťují.
- Díky těmto mechanismům je tlak v obou komorách stejný. Navzdory otvoru po nějakou dobu nedochází k vypouštění krve.
- Postupně dochází k vyčerpání obranyschopnosti těla a tlak v pravé komoře je větší než v levé.
- Venózní krev defektem začne proudit do systémového oběhu – Eisenmengerův syndrom. Dochází k dekompenzaci defektu. Klinicky se tento proces projevuje tím, že dítě začíná „modrat“.
Naštěstí se to při včasné diagnóze a včasné chirurgické léčbě nestane, i když je VSD velká. Snažte se proto dbát rad svého lékaře. Chirurgové samozřejmě považují za nejlepší operaci tu, kterou pacient nemusí dělat. Defekt mezikomorové přepážky u novorozence však vyžaduje pečlivé vyšetření, poradenství specialisty a diferencovaný přístup k léčbě pacienta.
Klasifikace defektů komorového septa
Podle revize Mezinárodní klasifikace nemocí 10 (ICD-10) je jakýkoli VSD kódován kódem - Q 21.0. V praktické pediatrii však lékaři podle „Klinických směrnic pro management dětí s vrozenými srdečními vadami“ schválených Asociací kardiovaskulárních chirurgů v roce 2013 rozlišují čtyři anatomické typy této anomálie:
- Subarteriální defekt mezikomorového septa. Nachází se přímo pod plicní chlopní. List aorty se může „ohnout“, „zaklínit“ do stávajícího otvoru, což způsobí aortální regurgitaci (reverzní zkrat).
- Perimembranózní defekt mezikomorového septa - otvor se nachází v membránové části přiléhající k trikuspidální chlopni. Membranózní přepážka může růst společně s defektem a částečně jej překrývat.
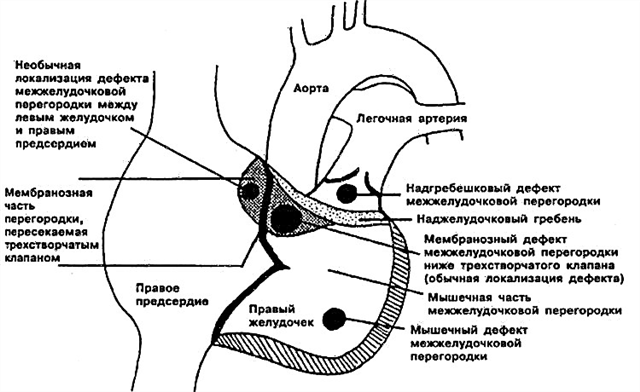
- Defekt přítokového mezikomorového septa je lokalizován v přítokové části pravé komory.
- Svalový defekt mezikomorové přepážky - může být lokalizován ve středu svalu, v horní části a také na hranici mezi stěnou pravé komory a vlastní přepážkou. Někdy je určeno několik malých otvorů najednou (více typů svalů VSD - Tolochinov-Rogerova choroba).
Abyste se neděsili lékařských termínů a bylo jasné, kde přesně je otvor v mezikomorové přepážce u vašeho dítěte, pokusím se to vysvětlit znovu. Anatomové rozdělují tuto strukturu na tři části – horní (membranózní), střední (svalovou), dolní (trabekulární). Trabekulární defekt je následně lokalizován v dolní, svalové - uprostřed, membránové vadě mezikomorového septa - v jeho horní části.
Příčiny závady
Přesnou příčinu anomálie je obtížné určit. V etiologii vrozených srdečních vad je prokázána role dědičnosti, znečištěného prostředí, zlozvyků rodičů, užívání některých léků nastávající maminkou, virové infekce v těhotenství.
Rada lékaře
Rodiče opakovaně trápili sebe i mě a snažili se zjistit přesnou etiologii vrozené vývojové vady u dítěte. Když se taková diagnóza zjistí u nativního miminka, určitě by se chtělo najít viníka. Babička z otcovy strany někdy obviňuje snachu ze „špatné genetiky“, příbuzné matky - zetě z kouření a pití alkoholu.
Důrazně vám doporučuji, abyste to nedělali. Samozřejmě je důležité zjistit důvod, aby bylo možné předvídat narození zdravých nebo nemocných dětí od rodičů a samotného dítěte. Dítě s DMZHP se jednou stane otcem nebo matkou. Ale nemoc malého človíčka není důvodem k zúčtování. Zapomeňte na rodinné hádky. Zaměřte se na péči o miminko.
Jak mít podezření na vadu: příznaky a příznaky u dítěte
Díky malé velikosti otvoru se vaše miminko nebude nijak lišit od svých vrstevníků. Pravděpodobně i v porodnici vám neonatolog sdělí, že vaše miminko má systolický srdeční šelest. Rodiče se obvykle při každé auskultaci úzkostlivě ptají: "Je hluk snížený nebo zvýšený?" Paradoxem VSD je, že intenzita hluku je nepřímo úměrná velikosti otvoru. Čím slabší hluk, tím větší vada.
Situace je vážnější, pokud se dítě narodilo „bez hluku“, ale:
- od tří do čtyř týdnů věku náhle přestala přibírat na váze s dostatečným množstvím mléka od matky;
- při krmení má dušnost;
- infekce dýchacích cest ho „pronásledují“ častěji než ostatní děti;
- někdy dítě začne "modrat";
- při vyšetření lékař náhle objeví rozšíření hranic srdce, zvýšení jater.
V budoucnu je klinický obraz charakterizován difuzním zesíleným apikálním impulsem, výskytem systolického třesu vlevo ve třetím nebo čtvrtém mezižeberním prostoru, rozšířením hranic srdce, zejména doleva, vytvořením srdeční hrb (Davisova hruď).
Diagnostické metody
Auskultační údaje a další příznaky umožní pediatrovi podezření na vrozenou vývojovou vadu dítěte. Dětský kardiolog s největší pravděpodobností vypíše doporučení na:
- RTG orgánů hrudníku - při malém defektu se změny nenajdou. Pokud je otevření významné, může být odhalena hypertrofie levé síně a komory, zvýšení vzoru plic. Při komplikacích VSD plicní hypertenzí - otok plicní tepny s oslabením plicního vzoru a nehypertrofovanou levou komorou.
- Elektrokardiografie - při odlišení srdečního onemocnění nemá zvláštní význam, ale odhalí odchylku elektrické osy, stejně jako známky přetížení obou nebo pouze levé komory.
- Echokardiografie – je považována za hlavní diagnostickou technologii srdečních vad. Ultrazvuková metoda vyšetření umožňuje objasnit přesné umístění otvoru, jeho velikost, počet defektů a také posoudit změny hemodynamiky. Hlavním úkolem ultrazvukového vyšetření je přímá vizualizace defektu, vyloučení dalších srdečních anomálií. Dopplerovské mapování pomůže stanovit velikost zkratu, přítomnost krevní regurgitace a zhodnotit systolický tlak v pravé komoře.
Pokud vady nejsou na echokardiogramu jasně viditelné nebo má lékař podezření na kombinovanou srdeční vadu, možná budete muset podstoupit magnetickou rezonanci nebo počítačovou tomografii.
Srdeční katetrizace a angiografie
Obvykle jsou tyto diagnostické techniky vzácně předepisovány dětem, ale pokud neinvazivní metody neposkytují úplné informace o stavu, jsou prováděny k posouzení hemodynamiky v plicním oběhu a plicní hypertenzi. Tento postup měří tlak v aortě, plicní tepně, a určuje složení plynu v krvi uvnitř srdečních komor a velkých cév. Provádějí ji zkušení specialisté v regionálních centrech.
Léčba defektu komorového septa
Přístup k managementu pacientů s VSD je přísně individuální v závislosti na velikosti a lokalizaci defektu, klinice (výskyt plicní hypertenze, rozvoj oběhového selhání), přítomnosti doprovodné patologie.
Pokud je otvor malý, nedochází k hemodynamickým poruchám, dítě potřebuje pouze pravidelné prohlídky u kardiologa a periodické echokardiografie. Při sebemenší pochybnosti o příznivém průběhu onemocnění je indikována chirurgická léčba.
Existují následující typy chirurgické korekce VSD:
- Operace v podmínkách umělého oběhu, při které kardiochirurg otvor zašije nebo uzavře chlopní.
- „Pomocné“ zúžení plicní tepny je předběžná chirurgická přípravná operace, která má zabránit dekompenzaci defektu. Umožňuje „koupit čas“ před radikální korekcí.
- Minimálně invazivní endovaskulární intervence. Provádí se pod kontrolou ultrazvuku a fluoroskopie. Cévní chirurg zavede přes femorální tepnu speciální zařízení (cívku nebo okluder), zavede jej do srdeční dutiny a uzavře defekt.
- Hybridní provoz. Po otevření hrudníku se okluzor zavede přímo punkcí myokardu. Intervenční protokol nepočítá se zástavou srdce a jejím napojením na systém kardiopulmonálního bypassu.
Specialista rozhodne, která metoda je pro vaše dítě nejvhodnější. Bez písemného souhlasu rodičů k operaci žádný lékař miminko operovat nebude. Je důležité prodiskutovat s lékařem průběh operace a zvolit nejoptimálnější taktiku.

Je třeba připomenout, že pokud zmeškáte drahocenný čas, nezavírejte díru před rozvojem plicní hypertenze, hrozí smrt na oběhové selhání. Léková terapie je předepsána jako příprava na chirurgický zákrok, během rehabilitačního období, stejně jako s rozvojem dekompenzace defektů za účelem podpory srdce.
Jaká je prognóza a bude dítě zdravé
Prognóza onemocnění do značné míry závisí nejen na typu defektu, ale také na včasném chirurgickém zákroku. Nikdy nezapomenu na jednu rodinu. Víra rodičů jim nedovolila zabránit těhotenství. Jako osmé dítě v řadě se narodila úžasná holčička. Všechny starší děti jsou absolutně zdravé. Žádné rizikové faktory. Výborná dědičnost. Vynikající hmotnost a výkon Apgar. Dítě vzalo prso, bylo aktivní a bylo všemi oblíbené.
Případ z praxe
V porodnici měl neonatolog podezření na vrozenou srdeční vadu. Ultrazvukové vyšetření odhalilo svalový defekt mezikomorového septa u novorozence. Specialisté kardiologického centra doporučili provést chirurgickou korekci do 6 měsíců věku, protože velikost otvoru byla příliš velká.
Rodiče byli rozhodnuti podstoupit operaci, ale jejich víra vyžadovala požehnání pastora. A on, když viděl zdánlivě zdravou dívku, doporučil operaci trochu odložit. Jako, je ještě hodně malinká, neřest ji netrápí, vždycky stihnete "řezat".
V sedmém měsíci života se u miminka objevily první známky plicní hypertenze, na kterou jsme se neúspěšně pokoušeli předepsat léky. V deváté fázi – rodiče prosili kardiochirurgy, aby dítě zachránili, ale na operaci už bylo pozdě – se rozvinula klinika srdečního selhání. Ve věku jednoho roku dívka zemřela.
A včera přišel na recepci mladý muž. Osmnáct let. Rozhořčilo ho, že ho lékaři návrhové rady poslali do nemocnice na dodatečné vyšetření. Věnuje se atletice. Sní o vstupu do vojenské školy. Otevřu ambulantní kartu a tam - chirurgická léčba VSD. Na hrudi je tenký proužek pooperační jizvy, téměř neviditelný. Ten chlap si operaci nepamatuje. Upřímně nechápe, z čeho je nemocný. Prostě rodiče se to svého času nebáli "střihnout".
Je možné diagnostikovat vadu ještě před narozením miminka?
Ano můžeš. K tomu je nutné včas podstoupit ultrazvukové vyšetření během těhotenství zkušeným odborníkem pomocí moderního vybavení. Pokud má budoucí miminko podezření na VSD, zkuste vybrat porodnici blíže kardiocentru.
Nezřídka se od rodičů ozývají výtky, že dodržovali všechna doporučení lékařů, ale srdeční vada byla zjištěna až po narození dítěte. Bohužel otvor komorového septa až do průměru 4 mm je velmi obtížné detekovat bez barevného dopplerovského mapování. Pokud tedy máte zatíženou dědičnost, kouřila jste před těhotenstvím, měla chřipku nebo ARVI, když jste čekala miminko, určitě o tom informujte svého gynekologa. Možná budete muset podstoupit další ultrazvuk na citlivějším zařízení.




