Kardiovaskulární onemocnění jsou celosvětově hlavní příčinou úmrtí. Riziko jejich rozvoje výrazně stoupá s věkem (zejména po 45 letech). Jednou z patologií je kardioskleróza, která se vyvíjí na pozadí široké škály onemocnění. V tomto článku jsem se jako kardiolog pokusil podrobně odhalit rysy kurzu, principy diagnostiky a léčby s přihlédnutím k údajům národních klinických doporučení ve formátu dostupném pacientovi.
Co je to
Začněme definicí. Difuzní kardioskleróza je léze srdečního svalu, ve které je mnohočetné (téměř rovnoměrně rozložené) úseky degenerace myokardu do pojivové tkáně. K rozvoji sklerózy dochází v místech, kde dochází k masivnímu odumírání kardiomyocytů. Srdce začíná připomínat vzhled plástve, kde se léze střídají se zdravými oblastmi, které postupně ubývají.
Prevalence patologie je 55-90 případů na 1000 lidí ve věku 50 let a starších. V praxi je takových pacientů mnohem více. Kromě této varianty poškození srdce se rozlišuje fokální kardioskleróza.
Příčiny
Existuje celé spektrum patologií, které mohou vést k degenerativním změnám srdce. Tyto zahrnují:
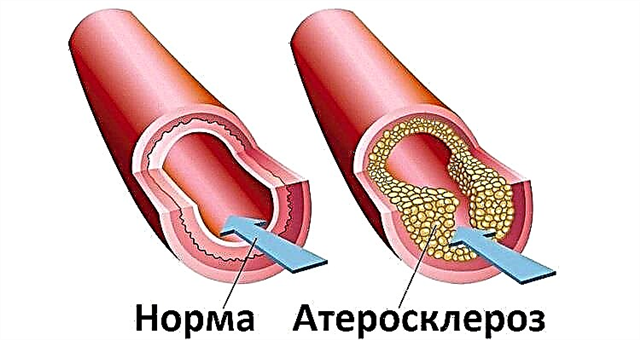
- Srdeční ischemie. Ateroskleróza, uložení trombotických hmot na stěnách tepen vyživujících myokard nebo prodloužený angiospasmus (způsobený patologií centrálního nervového systému) vedou ke zúžení lumen koronárního řečiště a ke snížení dodávky krve s kyslíkem do srdce. Nesoulad mezi přísunem živin do svalového orgánu a jeho potřebami vyvolává hypoxii určitých oblastí s jejich následnou smrtí. Tak vzniká difuzní malofokální kardioskleróza.
- Infarkt myokardu. Ve vzácných situacích je rozšířena akutní porucha prokrvení orgánu přes koronární řečiště (postižení 2 a více stěn), které se projevuje odumíráním velkého množství buněk.
- Infekční a zánětlivá onemocnění. Nejběžnějším zástupcem této skupiny je myokarditida, která se vyvíjí na pozadí ARVI nebo virové hepatitidy, helmintických invazí, migrace bakteriálních agens (stafylokok, streptokok, mycobacterium tuberculosis).
- Systémové metabolické poruchy. Systematické fyzické přepětí, otrava kardiotoxickými jedy (olovo, kobalt, glykosidy), akutní selhání ledvin nebo jater vedou k metabolickým patologiím v myokardu a vzniku ložisek akumulace pojivové tkáně.
Existují i vzácnější důvody. Například kardioskleróza na pozadí kolagenózy (Morphan nebo Ehlers-Danlosův syndrom, mukopolysacharidóza) nebo fibroelastóza. Jejich průběh je vždy nepředvídatelný, protože nebyl prakticky studován.
Přispívající faktory jsou:
- neaktivní životní styl (práce v kanceláři, nedostatek fyzické aktivity);
- nepřesnosti ve stravě (konzumace živočišných tuků, nedostatek zeleniny a ovoce ve stravě);
- nadváha (BMI nad 25) a obezita (index tělesné hmotnosti nad 30);
- přítomnost špatných návyků (systematické zneužívání alkoholu, kouření);
- zatížená dědičnost (přítomnost přidružených klinických stavů u blízkých příbuzných, projevující se před 45. rokem věku);
- věk (nad 50 let);
- mužské pohlaví.
Čím větší je soubor rizikových faktorů, tím vyšší je pravděpodobnost rozvoje patologie. Také jich máte mnoho. Není to ono? To znamená, že je čas myslet na své zdraví.
Příznaky
Kardioskleróza srdce má polymorfní klinický obraz, který závisí na úseku svalového orgánu zapojeného do patologického procesu.
Středně těžká difuzní kardioskleróza je obvykle asymptomatická.
Masivnější léze se projevují následujícími příznaky:
Ze strany srdce
Patologie rytmu a vedení srdce (fibrilace síní, extrasystola, AV blokáda libovolného stupně, poruchy vedení impulsů podél Purkyňových vláken a Hisova svazku). Čím více vláken je postiženo dystrofií, tím jasnější je patologie kontraktility.
Pacienti pociťují přerušení práce orgánu nebo srdečního tepu, období těžké slabosti, závratě. Někdy se rozvíjí mdloby.
Srdeční selhání levé komory
V první řadě se projevuje plicním edémem. Pacienti se obávají dušnosti (až 40-60 dechových pohybů za minutu), vlhkého kašle s proužky krve, celkové slabosti a malátnosti, bledé barvy kůže, akrocyanózy (namodralý nádech distálních končetin a nasolabiálního trojúhelníku). Pokud zjistíte, že máte alespoň některé z těchto příznaků, okamžitě navštivte svého lékaře.
Nedostatečnost pravého srdce
Stagnace krve v systémovém oběhu vede k mnohonásobnému hromadění tekutiny v tkáních dolních končetin, jater a sleziny, v tělních dutinách s tvorbou hydrothoraxu, hydroperikardu, ascitu. Totální edém je extrémně vzácný - anasarka, u kterého může dojít k rychlé smrti.
Zapojení chlopňového aparátu srdce do patologického procesu vede k destrukci chlopní, šlachových vláken a papilárních svalů. Častá je zejména mitrální dysfunkce a aortální stenóza, jejíž přítomnost výrazně zhoršuje klinický obraz srdečního selhání. Taková onemocnění jsou indikací k výměně chlopně, což je v moderním zdravotnictví extrémně obtížné.
Existují také známky základní patologie, která vedla k jizevnaté degeneraci srdeční tkáně.
Například pro ischemickou chorobu srdeční (stabilní námahová angina pectoris) na pozadí aterosklerózy jsou charakteristické:
- bolest a dušnost za hrudní kostí s mírným fyzickým a psycho-emocionálním stresem nebo v klidu;
- celková slabost;
- zvýšená únava.
Pamatujte, že prevence pomáhá vyhnout se mnoha výše uvedeným příznakům. Průběh ischemické choroby srdeční se závažnými klinickými příznaky je vždy doprovázen kardiosklerózou. Moje osobní zkušenost lékaře ukazuje, že u pacientů, kteří předcházejí záchvatům, jsou léze převodního systému srdce a tak hrozivá komplikace, jako je infarkt myokardu, méně časté.
Komplikace
Je třeba si uvědomit, že dlouhý průběh kardiosklerózy vede ke zhoršení projevů srdečního selhání a kompenzačnímu rozvoji kardiomyopatií (hypertrofie a dilatace různých částí srdce).
Úhrn všech onemocnění může být komplikován stavy, jako jsou:
- Vznik aneuryzmatu. Ztenčené stěny se působením intrakavitárního tlaku roztahují, může dojít k prasknutí s odtokem krve do osrdečníku. Tamponáda je příčinou smrti v 99 % případů.
- Paroxysmální tachykardie - impozantní komplikace takové patologie, jako je malá fokální difuzní kardioskleróza. Tepová frekvence dosahuje 140 nebo více za minutu. Stav pacienta se velmi liší: od mírné závratě po kardiogenní šok a hypoxické kóma.
- Akutní srdeční selhání - narušení kompenzačních mechanismů myokardu. Všechny orgány trpí hladověním kyslíkem, tvoří se ložiska dystrofie a nekrózy. Pokud rychle neposkytnete pomoc, stav je smrtelný.
- AV blokáda. Vznikají při postižení atrioventrikulárního uzlu. Komory a srdeční síně se začínají nepravidelně stahovat, není zajištěna stabilní hemodynamika.
Diagnostika
Nedílnou součástí mé práce před stanovením diagnózy je důkladné prostudování anamnézy pacienta (na přítomnost aterosklerózy, ischemické choroby srdeční, infarktu myokardu, zánětlivých lézí či arytmií). Moji kardiaci mají vždy alespoň jednu z výše uvedených odchylek.
Poté udělám fyzickou zkoušku, která zahrnuje:
- perkuse srdeční oblasti za účelem identifikace posunutí hranic (indikace hypertrofie a dilatace komor);
- auskultace srdečních chlopní (lze zjistit vady, hypertenze v plicním oběhu);
- palpace hlavních tepen (břišní aorta, brachiocefalické cévy, velké vodiče arteriální krve na končetinách);
- posouzení vzhledu pacienta (například bledost a cyanóza kůže je jasnou známkou srdečního selhání).
Po cestě se hodnotí stav dalších systémů (hepatomegalie, ascites, hydrothorax, hydroperikard atd.).
Druhou fází diagnostiky je jmenování komplexu laboratorních a instrumentálních studií:
- Echo-KG - ultrazvukové zobrazení srdce. Léze vypadají jako segmenty hypo- a akineze.
- Rentgen hrudníku. Při hypertrofii a dilataci orgánových komor se hranice srdeční tuposti rozšiřují, kardiotorakální index je 50-80%.
- Scintigrafie nebo koronografie - metody hodnocení stability koronární hemodynamiky.
- Biochemický krevní test. Zvláštní pozornost je věnována lipidovému profilu, jehož odchylky jsou rizikovými faktory aterosklerózy (snížení HDL, zvýšení celkového cholesterolu, LDL, TAG). Hodnotí se také stav jater (ALT, AST, bilirubin) a ledvin (urea, kreatinin).
- Obecný rozbor krve. Studie registruje zánětlivé procesy bakteriálního (zvýšená ESR, neutrofilní leukocytóza) nebo virového (lymfocytóza, leukopenie, zrychlená sedimentace erytrocytů) charakteru.
Zvláštní pozornost bych chtěl upozornit na elektrokardiografii. Praxe ukazuje, že ani funkční diagnostici nejsou vždy schopni rozpoznat konkrétní kardiosklerózu.
Za přítomnosti jizevnatých změn v srdeční stěně existují následující odchylky:
- zploštělá nebo negativní vlna T;
- snížení amplitudy QRS komplexu;
- deprese nebo elevace ST segmentu.

Nyní chci představit klasické EKG snímky pro kardiomyopatie a blokády (často doprovázející kardiosklerózu), které je docela možné nezávisle kontrolovat pomocí běžného pravítka:
Hypertrofie levé komory | Zuby R u přiřazení hrudníku 5 a 6 nejsou menší než 25 mm. Součet Rв V5 nebo V6 a Sв V1 nebo V2 je větší než 35 mm. Elektrická osa srdce je vychýlena doleva. |
Hypertrofie pravé komory | Součet Rв V1 nebo V2 a Sв V5 nebo V6 je přes 11 mm. EOS je posunut doprava. |
Hypertrofie levé síně | Dvouhrbý P. |
Hypertrofie pravé síně | Výška P je více než 2,5 mm. |
AV blokáda 1. stupně | Interval PQ je více než 0,2 s. |
AV blokáda 2. stupně | U prvního typu postupné prodlužování komorového komplexu s následným prolapsem po 3-7 cyklech. Ve druhém případě není QRS na každých 2, 3, 4 atd. kontrakce srdce. |
AV blok III stupně | Asynchronní práce síní a komor (QRS a P nejsou spojeny). |
Holterův monitoring se osvědčil. Speciální zařízení je instalováno na den nebo déle a nepřetržitě zaznamenává EKG a hladinu krevního tlaku. V mé paměti má každý subjekt poruchy rytmu (například 3-4 extrasystoly denně), ale pouze časté epizody nepřiměřených kontrakcí jsou známkou nemoci.
Léčba
Kardioskleróza je nevratná patologie, kterou moderní medicína neumí vyléčit. Terapie je zaměřena výhradně na snížení aktivity onemocnění, odstranění etiologických faktorů a maximalizaci kompenzace narušených životních funkcí.
Bez drog
Je nutné pečlivě dodržovat dietu, která zahrnuje:
- snížení stravy stolní soli (až 2 g / den) a tekutiny (až 1 500 ml / den);
- odmítnutí smažených, kořeněných jídel, živočišných tuků;
- jíst velké množství čerstvého ovoce a zeleniny (nejméně 400 g denně).
Pravidelná realizovatelná fyzická aktivita po konzultaci s lékařem je přirozeným způsobem, jak udržet svaly těla v dobré kondici a předejít cévním komplikacím. Doporučuje se fyzikální terapie, aerobní cvičení a časté procházky v parcích nebo jehličnatých lesích.
Odborná rada
Změny životního stylu jsou náročné, zejména psychicky. Ne každý dokáže vystoupit ze své komfortní zóny. Takže přednáším nebo odkazuji pacienty na zdravotnické školy. V průběhu komunikace se pacienti seznamují s hrozivými komplikacemi a sami se rozhodují: žít dlouhý a šťastný život, nebo zemřít na cévní příhody během několika příštích let.
Drogová terapie
Užívání léků je zaměřeno na odstranění a prevenci různých patologií ze srdce a krevních cév (hypertenze, poruchy rytmu, otoky atd.).
U arteriální hypertenze jsou zobrazeny následující:
- Beta-blokátory ("Metoprolol", "Betaloc ZOK", "Nebilong"). Účinně snižují krevní tlak a jsou opatřením k prevenci arytmií s vysokou srdeční frekvencí.
- Diuretika ("Furosemid", "Hydrochlorothiazid", "Veroshiron", "Lasix"). Snižte krevní tlak odstraněním přebytečné tekutiny z těla, což pomáhá odstranit otoky.
- Blokátory vápníkových kanálů ("Amlodipin", "Nifedepin", "Diltiazem") - zabraňují vzniku srdečních arytmií, výrazně snižují celkový periferní odpor cévních stěn.
- Antagonisté receptoru angiotenzinu 2 a inhibitory enzymu konvertujícího angiotenzin ("Valsartan", "Captopril", "Enalapril"). Snižte následné zatížení srdce snížením vaskulárního tonusu.
Výběr antihypertenziv s přihlédnutím ke spektru vaskulárních patologií je pro každého klinického lékaře nesmírně obtížným úkolem. Často se tlak ustálí až po několika úpravách léčby. Na osobním příkladu byly takové kombinace testovány jako Betaloc (b-blokátor) a Diroton (ACE inhibitor) u pacientů s hypertenzí 2-3 stupňů a fibrilací síní nebo hydrochlorothiazid s enalaprilem u pacientů, jejichž stavy jsou doprovázeny edémovým syndromem.
Pacientům jsou často předepisována antihypoxancia (Preductal), antikoagulancia (Xarelto) pro zlepšení mozkových funkcí a prevenci cévních katastrof.
V případě systémových patologií pojivové tkáně by kardioskleróza měla být léčena imunologem, pracovním patologem a dalšími úzkými specialisty. Přítomnost myokarditidy je důvodem pro jmenování racionální antibiotické terapie a dočasného příjmu srdečních glykosidů. Časté záchvaty anginy pectoris vedou k užívání nitrátů ("Nitroglycerin", "Nitrospray").
Chirurgická operace
V případě neprůchodnosti koronárního řečiště, kterou nelze kompenzovat léky, se provádí balónková dilatace cév a aortokoronární bypass. Přítomnost aneuryzmat je důvodem jejich chirurgické excize. V případě arytmií a blokád ze strany vodivého systému jsou instalovány kardiostimulátory a kardiovertery, které v případě kritického porušení zachrání životy.

Profylaxe
Kardioskleróza a všechny její typy neznamenají primární prevenci.
Sekundární opatření zahrnují:
- dodržování všech doporučení lékaře a celoživotního příjmu léků;
- organizace režimu práce a odpočinku (žádné přetěžování);
- pravidelná fyzická aktivita nízké intenzity;
- dodržování diety;
- odmítnutí špatných návyků;
- rychlé odeslání ke specialistům s progresí klinických příznaků.
Jakkoli to může znít politováníhodně, ve skutečnosti všechna doporučení splňuje pouze 20–30 % pacientů s kardiologickým profilem.proč tomu tak je? Zkušenosti z práce lékaře ukázaly, že jejich délka života je výrazně kratší ve srovnání s pacienty, kteří považují dodržování lékařských předpisů za ztrátu času.
Klinický příklad
Na závěr bych uvedl příklad úspěšného odstranění ischemické choroby srdeční a srdečního selhání chirurgickým zákrokem. Operací se nebojte, riziko komplikací při jejich provádění je mnohem nižší než pravděpodobnost úmrtí na kardiovaskulární onemocnění.
Pacient G. 57 let. Plánovaná hospitalizace s diagnózou ischemická choroba srdeční. Nestabilní námahová angina pectoris. IV FC. Poinfarktová kardioskleróza“. Průběžná patologie: „GB 3. AH 3st. Riziko 4. Krizový proud. CHS 2b". Pacient se obává otoku nohou, dušnosti, bolesti na hrudi při jakékoli fyzické námaze, stejně jako celková slabost, závratě. Při vyšetření je pacient v nucené poloze (ortopnoe), bledý a je pozorována akrocyanóza. Srdeční frekvence 90/min, krevní tlak - 150/80 mm Hg. NPV 30 / min.
Při koronografii byla odhalena multifokální ateroskleróza aorty a koronárních cév. Operace byla provedena: "Koronární bypass". Zásah proběhl bez problémů. Po 1,5 dnech pacient sám opustil jednotku intenzivní péče. Po 50 hodinách zaznamenal zlepšení svého celkového stavu. Propuštěn 9. den, vrácen do práce (řidič).
Difuzní kardioskleróza je tedy nebezpečný problém, který při absenci včasné a správné terapie rychle vede k hemodynamickým poruchám. Nedodržování lékařských předpisů (i v prosperujícím období) je velkým rizikem zkrácení střední délky života nebo snížení jeho kvality.