Sbírka stížností, dědičná a životní historie
Zvýšení hladiny krevního tlaku v prvních stadiích je asymptomatické, zjišťuje se náhodným vyšetřením. Když onemocnění nějakou dobu trvá, objevují se známky poškození cílových orgánů. Nejprve jsou změny vratné (protože je narušena pouze funkce), pak je nelze zvrátit: stěny cév procházejí restrukturalizací, mění se struktura tkání prokrveného orgánu.
Známky poškození cílových orgánů
Pokud arteriální hypertenze způsobila funkční nebo strukturální změny v cévní stěně na periferii nebo v centrálně uložených orgánech, povede to ke vzniku klinických příznaků.
- Poškození mozku se projevuje následujícími příznaky:
- bolest hlavy - jedna z prvních stížností v přednemocniční fázi;
- závrať;
- přechodné ischemické ataky (zastření vědomí až mdloby);
- zhoršená senzorická funkce nervových zakončení (necitlivost, parestézie);
- pohybové poruchy (přechodná nebo trvalá ztráta svalové kontroly);
- v extrémní míře - známky mrtvice (poruchy krevního oběhu v mozku).
- Patologický účinek hypertenze na srdce se projevuje:
- bolest za hrudní kostí v důsledku ischemie myokardu (jako možnost - pocit nepohodlí);
- krajní variantou je akutní koronární syndrom (bolest nabývá na intenzitě, připojuje se nekróza kardiomyocytů a strach ze smrti);
- porušení frekvence a hloubky dýchacích pohybů, možná subjektivní pocit nedostatku vzduchu;
- infarkty;
- arytmie;
- mdloby (v důsledku systolické dysfunkce).
- Účinek zvýšeného tlaku na ledviny se projevuje následovně:
- neustálá žízeň (pro pití vody jsou charakteristické noční probuzení);
- nykturie – potřeba se v noci probouzet k močení (zatímco objem denní moči tvoří dvě třetiny nebo méně denního výdeje moči);
- hematurie - výskyt červených krvinek v moči (pacient si všimne narůžovělého odstínu výtoku).
- Příznaky onemocnění periferních tepen:
- studená kůže končetin;
- bolest nohou, která se zvyšuje s chůzí a odezní v klidu (tzv. intermitentní klaudikace).
- Změny dýchacího systému:
- noční chrápání;
- stimulace rozvoje chronických plicních onemocnění;
- apnoe (nedostatek dýchání) spánek.
Indikátory indikující sekundární genezi hypertenze
Při výslechu pacienta se zjišťují následující skutečnosti:
- rodinný příslušník s chronickým onemocněním ledvin (polycystický);
- pacient měl problémy s ledvinami, časté infekce močových cest, v moči se objevila krev (epizody hematurie);
- pacient použil následující prostředky:
- orální antikoncepce;
- přípravky z lékořice;
- dekongestanty (vazokonstrikční léky na nachlazení);
- nesteroidní protizánětlivé léky (v nekontrolovaných množstvích);
- amfetaminy;
- kokain;
- docházelo k opakovaným záchvatům doprovázeným zvýšeným pocením, úzkostí, bušením srdce a bolestí hlavy (charakteristické pro feochromocytom);
- periodicky se objevují křeče a svalová slabost (takto se projevuje hyperaldosteronismus);
- příznaky léze štítné žlázy - třes, palpitace, hypertermie, přidání změn na očích.
SCORE - hodnocení rizika
Pokud mluvíme o mezinárodních standardech, odborníci vyvinuli model pro systematické hodnocení koronárního rizika (SCORE). Je přizpůsobena potřebám obyvatel v různých regionech. Stoly se dodávají ve dvou variantách: pro země s vysokou a nízkou mírou komplikací. Skóre pomáhá posoudit pravděpodobnost fatální kardiovaskulární příhody v příštím desetiletí. Následující parametry ovlivňují výsledek hodnocení:
- stáří;
- úroveň systolického krevního tlaku;
- podlaha;
- závislost na nikotinu (kouření);
- hladinu celkového cholesterolu.
Riziko je vyšší než riziko vypočítané u lidí s následujícími charakteristikami životní historie (návyky, denní rutina):
- sedavá práce;
- pasivní rekreace;
- centrální obezita nebo nadváha (vznik tohoto příznaku v mladém věku zvyšuje riziko kardiovaskulární příhody s nepříznivým výsledkem mnohonásobně);
- sociální znevýhodnění.
Na rozvoj kardiovaskulárních onemocnění a zejména hypertenze má vliv rodinná predispozice. O zatížené dědičnosti svědčí výskyt nemocí u pokrevních příbuzných do 65 let u žen a 55 let u mužů.
Vyšetření pacienta
Na první pohled na pacienta nemusí lékař zaznamenat změny, zejména v počáteční fázi onemocnění. Při krizi dochází k zarudnutí obličeje, otoku cév na krku. Někdy je hypertenze diagnostikována pouze pro tento příznak.
Důležitou součástí vyšetření je palpace periferních cév: je nutné zjistit sílu a symetrii pulzace v místech kontaktu s kostními strukturami.
Vyšetření a palpace hrudníku, poklep a auskultace plicních polí odhalí průvodní onemocnění bronchopulmonálního systému, která nejsou mechanismem vývoje spojena s arteriální hypertenzí.
Diagnostika hranic srdce s rozvojem hypertrofie myokardu odhalí jejich expanzi. V tomto případě je při auskultaci slyšet přízvuk druhého tónu nad aortou. Následně při zhoršení čerpací funkce orgánu a dilataci stěn levé komory dojde k odhalení systolického šelestu na apexu v důsledku relativní mitrální insuficience.
Pokud je zvýšení krevního tlaku sekundární povahy, budou v těle pacienta zaznamenány primární odchylky:
- asymetrická pulsace velkých cév - hovoří o ateroskleróze u starších lidí a aortoarteritidě, pokud jde o mladé ženy;
- systolický šelest při auskultaci renálních tepen (po perrektálních liniích, uprostřed segmentu mezi výběžkem xiphoidním a pupkem) - v mladém věku znamená vazorenální hypertenzi (fibromuskulární stenóza stěn ledvinových cév), po 50. let - aterosklerotická léze tepen;
- pokud je krevní tlak na dolních končetinách nižší než na horních (normálně - naopak), je to známka koarktace aorty;
- břišní obezita, kulatý obličej, strie (bílé nebo fialové pruhy na těle), akné, známky hirsutismu (nadměrný růst vlasů) – příznaky Itsenko-Cushingova syndromu.
Hodnocení fyzického vývoje
Posuzuje se váha a výška pacienta. Na základě získaných údajů se index tělesné hmotnosti (BMI) vypočítá pomocí vzorce:
BMI = tělesná hmotnost (kg) / výška (m) ²
U dětí a dospívajících se přiměřenost poměru výšky a hmotnosti zjišťuje pomocí grafů a percentilových tabulek.
Tyto výpočty jsou důležité pro stanovení rizika rozvoje kardiovaskulárního onemocnění:
| Odhadovaný BMI | Hmotnostní charakteristika | Predispozice k onemocnění |
|---|---|---|
| Méně než 18.5 | Podváha | Charakteristická patologie jiných systémů |
| 18,5-25 | Norma | Na průměrné úrovni v populaci |
| 25-29,9 | Nadváha | Zvýšený |
| 30-34,9 | Obezita I stupně | Vysoký |
| 35,-39,9 | Obezita II stupně | Velmi vysoko |
| Přes 40 | Obezita III stupně | Extrémně vysoký |
Vědci zjistili, že každé shozené kilo nadváhy snižuje hladinu systolického krevního tlaku v průměru o 1,5-1,6 mm Hg.
Kromě hmotnosti je důležitý poměr pasu a boků pacienta.Pokud je typ ukládání podkožního tuku blíže břišnímu, je to indikátorem vysokého rizika rozvoje kardiovaskulárních onemocnění obecně a arteriální hypertenze zvláště. Pravidla měření objemu:
obvod pasu - nejužší obvod těla mezi pupkem a boky;
obvod boků – nejširší obvod měřený přes nejvýraznější část hýždí.
Index poměru obvodu pasu k objemu boků se vypočítá podle vzorce:
ITB = obvod pasu / boků.
Interpretace získaných hodnot indexu:
| Digitální řada ITB | Typ distribuce podkožního tuku | |
|---|---|---|
0,8-0,9 | středně pokročilí | |
Méně než 0,8 | Gynoidní (ženský typ, většina tělesného tuku dopadá na stehna a hýždě) | |
Ženy | Více než 0,85 | Android nebo břišní (mužský nebo centrální typ, většina ložisek se nachází v břiše) |
Muži | Větší než 1,0 | |
Měření krevního tlaku
Pro diagnostiku arteriální hypertenze se bere v úvahu diastolický a systolický tlak pacienta. K měření použijte rtuťové (typické ambulantní zařízení) nebo poloautomatické tlakoměry. Chcete-li získat spolehlivý výsledek, dodržujte následující pravidla:
- manžeta odpovídá průměru pacientova ramene;
- měření se provádějí poté, co se osoba uklidnila a strávila několik minut v sedě;
- manžeta se aplikuje na úrovni srdce v jakékoli poloze pacienta (za nejspolehlivější je považováno sezení);
- změřte krevní tlak (TK) vícekrát (alespoň dvakrát, při fibrilaci síní a jiných arytmiích - opakované sledování) s intervalem jedné až dvou minut, zohledněte nejvyšší nebo průměrný výsledek;
- změřte hladinu krevního tlaku na dvou rukou (později změřte na jedné - té, kde je indikátor vyšší);
- u starších osob a při současném diabetes mellitus jsou navíc hodnoty krevního tlaku kontrolovány ve druhé a čtvrté minutě stání (při tomto přístupu k výkonu je brán zřetel na ortostatickou hypotenzi).
Ke stanovení diagnózy však údaje získané po měření krevního tlaku v ordinaci lékaře nestačí. Studie se opakuje o tři až čtyři týdny později. Zaznamenávají výsledky a charakterizují vlastní stav a jednání (silné emoce nebo fyzická námaha, která krizi vyvolala). Indikátorem onemocnění je přetrvávající nárůst čísel krevního tlaku. Při rozporuplných výsledcích bude vyžadováno každodenní sledování krevního tlaku.
Je důležité mít funkční měřič krevního tlaku. Odečty měřidel jsou důvěryhodné, pokud jsou každých šest měsíců servisovány.
Laboratorní testy
Laboratorní testy na hypertenzi jsou rozděleny do skupin podle jejich důležitosti:
- Rutinní testy (provádějí se všem pacientům s vysokým krevním tlakem):
- stanovení hladiny hemoglobinu (tento indikátor klesá s anémií);
- analýza hematokritu (poměr vytvořených prvků k krevní plazmě, stanovení hustoty);
- glykémie nalačno (pomáhá určit diabetes mellitus, protože je spolu s hypertenzí a obezitou součástí metabolického syndromu - skupiny onemocnění, která se často vyskytují u stejných pacientů);
- lipidový profil (celkový cholesterol, triglyceridy, lipoproteinový cholesterol s vysokou a nízkou hustotou) – k posouzení rizika aterosklerózy;
- sodík a draslík v krvi (nerovnováha elektrolytů je projevem sekundární geneze onemocnění);
- kreatinin a kyselina močová krevní plazmy (navíc podle vzorce se vypočítá rychlost filtrace glomerulů nefronů) - pomáhá posoudit funkci ledvin, cílového orgánu; s hypertenzní krizí a prudkým zhoršením vylučování moči se provádějí naléhavě, tyto ukazatele se zvyšují s glomerulonefritidou a sekundárním zvýšením krevního tlaku;
- vyšetření moči mikroskopií sedimentu, je možné pro stanovení proteinu použít testovací proužky (mikroalbuminurie je prvním příznakem poruchy funkce ledvin).
- Analýzy, které se provádějí pouze v případě potřeby:
- glykovaný hemoglobin - indikátor chronické hyperglykémie, je potřebný pro diabetes mellitus nebo hladinu glukózy nalačno nad 5,6 mmol / l;
- množství bílkovin v denní moči (pokud je zjištěna mikroalbuminurie).
Předepisují se i další studie (testy k posouzení aktivity hormonů hypofýzy), zejména v případě onemocnění - kvůli vysokému krevnímu tlaku nebo diferenciální diagnostice arteriální hypertenze.
Přečtěte si více o analýzách hypertenze zde.
Instrumentální výzkum
Výsledky laboratorních testů ve většině případů naznačují funkční stav orgánu. Instrumentální metody pomáhají dále posuzovat strukturální změny.
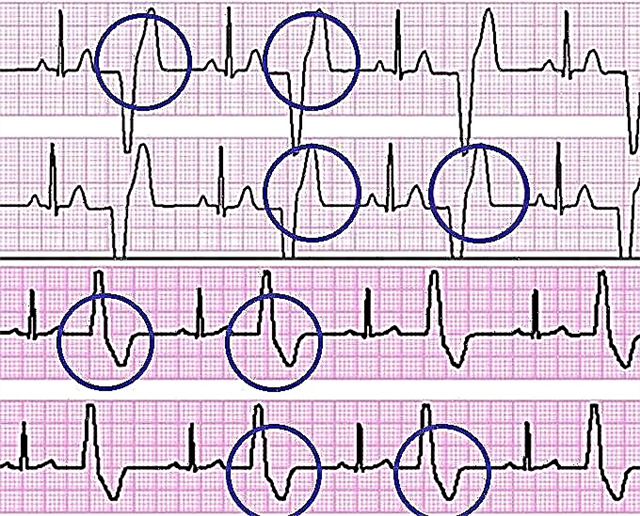
Elektrokardiografie je povinná metoda pro vyšetření pacientů s arteriální hypertenzí. Je součástí algoritmu pro vyšetřování těhotných žen, školáků a zaměstnanců podniků. Pomocí EKG se zaznamená hypertrofie levé komory (jedna z charakteristických lézí cílových orgánů). Nepovažuje se za příliš citlivé pro detekci takové patologie, ale na EKG jsou zaznamenány následující příznaky:
- R vlna v aVL> 1,1 mV;
- počítá se sokolovsko-lyonský index (vlna S (uvažujte její napětí) ve svodu V1 celkem s R ve V5> 3,5 mV), v upravené verzi jsou doplněny ukazatele nejvýraznějších vln R a S;
- Cornellův index (součin amplitudy a trvání QRS komplexu > 244 mV x ms).
Pokud na pozadí zvýšeného tlaku pacient vykazuje arytmie nebo známky ischemického poškození myokardu, je EKG zaznamenáváno nepřetržitě. Tato technika se nazývá Holterovo monitorování a pomáhá zaznamenat přechodné epizody srdečních arytmií a záchvaty anginy pectoris.
Echokardiografie
Ultrazvukové vyšetření srdce je citlivější než EKG a umožňuje spolehlivější stratifikaci rizika kardiovaskulárních příhod u hypertoniků. Předepisuje se při pravděpodobné hypertrofii levé komory (LK) (podle výsledků EKG nebo podle anamnézy velikosti čísel a délky trvání zvýšení krevního tlaku). Pomocí echokardiografie se zjistí stadium hypertenze.
Podléhá posouzení (jsou indikovány známky hypertrofie):
- Tloušťka zadní stěny LV (více než 1,1 cm).
- Šířka myokardu mezikomorového septa (12 mm nebo více).
- Rozměry LK na konci diastoly (její dutina přesahuje 5,5 cm).
- LV myocardial mass index (LVM), který je upraven pro výšku. Následující indikátory naznačují zjevnou hypertrofii:
- více než 95 g/m2 mezi ženami;
- více než 115 g/m2 u mužů.
- Typ remodelace (povaha změn objemů kavity a tloušťky stěny) LK je určen vzorcem (koncentrická a excentrická hypertrofie).
Další doplňkové metody
Aby byla diagnóza hypertenze spolehlivá, tyto metody nejsou nutné. Pomohou však včas opravit periferní změny orgánů a cév.
- Sonografie krčních cév s dopplerografií.
Při patologických změnách na karotických tepnách jsou detekovány aterosklerotické pláty nebo ztluštění stěny o více než 0,9 mm.
- Ultrazvukové vyšetření periferních tepen. Označuje abnormální strukturu stěny a rychlost průtoku krve.
- Měření rychlosti pulzní vlny.
Tento parametr závisí na struktuře cévních stěn. S fibrotickými aterosklerotickými lézemi ztrácejí elasticitu a pulzní vlna prochází mezi cervikálními a femorálními tepnami rychlostí více než 12 m / s.
- Kotník-pažní index.
Tento ukazatel také koreluje se stupněm poškození stěn periferních cév. Vypočteno na základě rozdílu v hladinách krevního tlaku v pažích a nohou. Normálně je to méně než 0,9.
- Posouzení fundu.
V tomto okamžiku jsou přes pacientovu zornici viditelné malé cévy, obvykle skryté v tělesných tkáních.Jejich stav koreluje s mírou poškození cév tohoto kalibru v celém těle. S průběhem onemocnění mění průměr, počet se zvyšuje, ve třetí fázi hypertenze jsou možné krvácení.
- Magnetická rezonance mozku (používá se k diagnostice cévní mozkové příhody, jedné z komplikací hypertenzní krize).
- Pro nefrogenní patogenezi vysokého krevního tlaku je předepsáno ultrazvukové vyšetření ledvin (symptomatická léčba v této situaci je neúčinná).
Při souběžné patologii je pacientovi předepsána řada dalších vyšetření. Pokud je hypertenze sekundární, seznam se rozroste.
Vyšetření orgánů se zvýšeným tlakem: jak problém neminout
Vysoký krevní tlak sám o sobě není nebezpečný. Hypertenze však vede k poškození cílových orgánů a v určité fázi progrese onemocnění je jejich návrat k normálnímu fungování nemožný. Aby se takové situaci zabránilo a provedla včasnou prevenci, je nutné:
- nenechte si ujít plánované návštěvy lékaře;
- nahlaste všechny stížnosti, nic nezamlčujte;
- absolvovat předepsaná vyšetření v četnosti doporučené ošetřujícím lékařem;
- zprávu o včasném příjmu léků.
Vyšetření na hypertenzi: co a jak často
Shrňme přehled výzkumu. Abyste si byli jisti svým vlastním zdravím a sledovali dynamiku průběhu onemocnění, používají se metody diagnostiky arteriální hypertenze s předepsanou frekvencí protokolů:
| Jednou ročně (s plánovanou návštěvou lékaře) | Jednou za 2-3 roky plánovaně nebo podle potřeby |
|---|---|
| Kontrola hladiny hemoglobinu | Echokardiografie |
| Hladina glukózy v krvi nalačno | Obsah draslíku a sodíku v moči |
| Celkový cholesterol a lipidový profil | 24hodinové monitorování krevního tlaku |
| Krevní triglyceridy | Glykovaný hemoglobin |
| Plazmatické elektrolyty (draslík, sodík) | Holter monitorování EKG |
| Kyselina močová, kreatinin v krvi | Dopplerovská ultrasonografie cév krku a hlavy |
| Obecná analýza moči a mikroskopie sedimentu | Stanovení rychlosti šíření pulzní vlny |
| Úroveň mikroalbuminurie | Oftalmoskopie (vyšetření dna prezenčního) |
| 12svodové EKG | |
| Měření krevního tlaku na dvou pažích (domácí monitoring toto nezruší) | |
| Vážení, stanovení výšky a výpočet indexu tělesné hmotnosti | |
| Obvod pasu |
Těhotné ženy by měly být vyšetřovány častěji, podle pokynů porodníka-gynekologa a konzultačního terapeuta.